Эхинококкоз печени
Печень является наиболее частым местом развития эхинококка у человека. На долю печени приходится около 70% . Эхинококковые зародыши разносятся по организму главным образом по венной системе (85%), реже по артериальной системе (15%), что предопределяет частоту поражения того или другого органа.
Яйцо Taenia echinococcus — маленького плоского глиста, живущего в кишечнике собаки, попав в желудочно-кишечный тракт человека, превращается в шестикрючный зародыш, который проникает через воротную вену в печень и там, задержавшись в капиллярах, проходит пузырчатую стадию своей жизни. Образуется эхинококковая киста (echinococcus hydatidosus).
Стенка кисты состоит из двух слоев: наружного — х итинового, и внутренне гс — з ародышевого, состоящего из клеток с ядрами. В зародышевом слое развиваются, затем отделяются и выпадают в полость кисты зародышевые капсулы, представляющие микроскопические кисты с инвагинированным в полость хоботком, вооруженным шестью крючьями (эндогенное развитие).
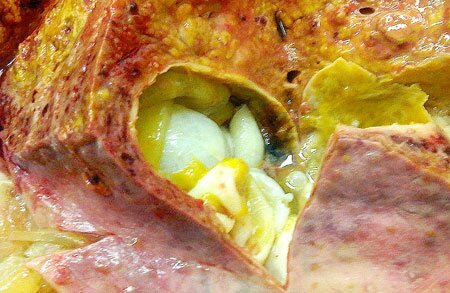
В развившейся эхинококковой кисте содержится прозрачная жидкость, похожая на дестиллированную воду. В состав этой жидкости входят соли, янтарная кислота, токсины, но не входит белок. В жидкости плавают белые зернышки — отделившиеся зародышевые капсулы, а также свободные крючья. Около 90% эхинококковых кист печени содержат только жидкость с описанной примесью, которая называется «эхинококковым песком». 1 мл эхинококкового песка может содержать до 400 000 сколексов.
В остальных 10% кист, кроме «песка» в жидкости, содержатся более крупные пузыри, полностью повторяющие строение материнского пузыря, так называемые дочерние пузыри, развившиеся из зародышевых капсул.
Дочерние пузыри, зародышевые капсулы и даже сколексы обладают способностью к самостоятельному дальнейшему развитию до зрелого состояния: без прохождения стадии глиста у промежуточного хозяина. Этим объясняется развитие вторичного эхинококкоза при попадании содержимого эхинококковой кисты в брюшную полость или на раневую поверхность.
В печени, чаще всего в правой доле, развивается обычно одна киста, притом очень медленно, в течение нескольких лет. Только в 8% случаев бывает две кисты и более.
Эхинококковая киста не вызывает местных явлений раздражения, происходит лишь атрофия прилежащей печеночной ткани. Вокруг паразита; организм носителя образует плотную соединительнотканную оболочку, фиброзную капсулу. На общее состояние больного эхинококк также не оказывает заметного влияния и лишь при очень больших размерах вызывает кахексию.
Эхинококкоз печени чаще всего встречается в скотоводческих районах.
Эхинококкоз печени: симптомы
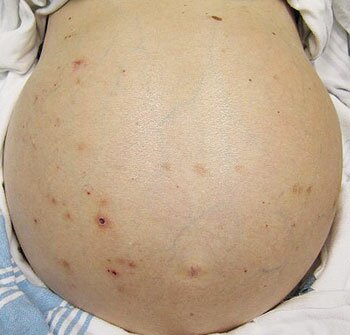
В начальном периоде развития эхинококк печени клинически ничем себя не проявляет, если не считать непостоянных симптомов — изредка появляющейся крапивной сыпи, болей в правом плече. Но, достигнув известной величины, эхинококк начинает привлекать к себе внимание. Симптомы эхинококкоза печени значительно разнятся в зависимости от расположения кисты в печени. Чаще всего киста растет, выдаваясь вперед. В этом случае она образует опухоль, исходящую из увеличенной печени.
Опухоль имеет форму отрезка шара и располагается в правом подреберье или подложечкой. Опухоль напряжена, в редких случаях дает флюктуацию, безболезненна, смещается при дыхании. Мертвый эхинококковый пузырь теряет напряжение. Иногда эхинококк дает симптом «дрожания гидатид», состоящий в том, что рука, положенная на опухоль, при поколачивании другой рукой ощущает в глубине дрожание.
Явление «дрожания гидатид» можно воспринять и ухом через стетоскоп. Симптом дрожания не является специфическим, свойственным исключительно эхинококку, а лишь свидетельствует об известной степени напряжения кисты. Эхинококковые кисты, выступающие на нижнюю поверхность печени, иногда сдавливают большие желчные протоки и служат причиной желтухи. Сдавление воротной вены ведет к асциту, сдавление .нижней полой вены — к отеку нижних конечностей.
Эхинококковые кисты, развивающиеся в верхнем отделе печени, ра стут в сторону диафрагмы, высоко ее приподнимают, сдавливают легкое и дают симптомы, сходные с симптомами экссудативного плеврита.
Центральные кисты дают картину общего увеличения печени.
В случае смерти паразита на его месте остается рубец или киста с обызвествленной стенкой. Эхинококк гибнет от желчи, если она проникает в полость фиброзной капсулы, или инфекции, попадающей гематогенно, например, при тифах. Послесмерти эхинококка в полости фиброзной капсулы иногда развивается нагноение. Течение эхинококкоза печени нередко осложняется разрывом или нагноением кисты.
Разрыв эхинококковой кисты
Разрыв эхинококковой кисты наблюдается довольно часто, по Надеждину, в 22% случаев, и происходит самостоятельно или в связи с травмой. Киста вскрывается обычно в брюшную полость, куда и изливается содержимое, иногда с примесью желчи, которая может быть септической. В последнем случае развивается перитонит.
Большая часть жидкости стекает по боковому брюшинному каналу в правую подвздошную область и в малый таз, меньшая часть разливается по остальным отделам брюшной по лости. Быстрое всасывание эхинококковой жидкости с содержащимися в ней токсинами вызывает анафилактический шок разной силы, выражающийся в рвоте, поносе, крапивной сыпи и падении сердечной деятельности. Иногда шок заканчивается смертью больного.
Разрыв эхинококковой кисты редко излечивается полностью. В даль нейшем обычно следует вторичный эхинококкоз брюшины. Сколексы, зародышевые капсулы и дочерние пузыри, попавшие в брюш ную полость, развиваются в множественные, часто крупные эхинококковые кисты. Большая часть их располагается в правой половине живота. Очень редко эхинококковая киста вскрывается в большие желчные протоки, в полость плевры, бронх, кишку, наружу.
Нагноение эхинококковой кисты встречается довольно часто и возникает обычно в связи с гриппом, брюшным или сыпным тифом. При анаэробной инфекции в полости абсцесса образуется газ. Клинические симптомы нагноения: боль, увеличение опухоли, повышение температуры, лейкоцитоз, быстрое ухудшение общего состояния. Иногда нагноительный процесс протекает вяло, симптомы выражены слабо и нагноение оказывается неожиданным во время операции.
Эхинококкоз печени: диагностика
Распознавание поверхностно расположенных кист эхинококка печени относительно легко, глубоких — часто затруднительно. Пробный прокол недопустим, так как содержимое эхинококкового пузыря, попав в брюшную или плевральную полость, может вызвать вторичный эхинококкоз или инфекцию этих полостей. При постановке диагноза эхинококкоза печени большую роль играют биологические реакции.
Рентгенологическое исследование дает возможность судить о форме и контурах печени, видеть отложения известковых солей, иногда округлую тень в центре печени, высокое стояние диафрагмы. Рентгеноскопия при наполненном контрастной массой желудке нередко дает возможность обнаружить растущие вниз эхинококковые кисты.
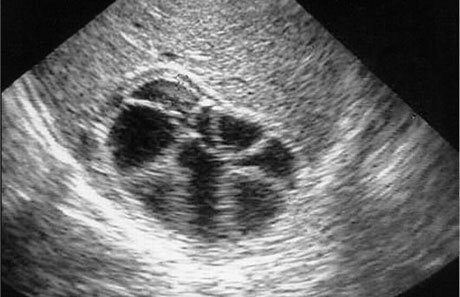
Непаразитарные кисты (кистозные аденомы) печени характеризуются слабым напряжением и отсутствием свойственных эхинококку реакций. Эхинококковые кисты, растущие вверх, отличаются от экссудативного плеврита и эхинококка легкого также главным образом при помощи рентгеноскопии. Кисты, исходящие из нижней поверхности печени, имеют много сходного со всеми кистозными образованиями, расположенными под печенью, т. е. с водянкой желчного пузыря, кистой головки поджелудочной железы, кистой брыжейки.
Нагноившиеся эхинококковые кисты могут быть приняты за абсцесс печени и наоборот. Прорыв в большие желчные протоки принимают обычно за закупорку камнем. Предсказание при эхинококкозе печени серьезное, так как самоизлечение наблюдается редко, а обычно следует прогрессивный рост, разрыв или нагноение.
Эхинококкоз печени: лечение
Лечение при эхинококкозе печени исключительно хирургическое. Применяется два метода: удаление паразита и удаление паразита вместе с фиброзной капсулой.
Отделение паразита от включающей его фиброзной капсулы почти всегда сопровождается нарушением целости хитиновой оболочки. Поэтому во время операции принимают ряд предосторожностей, предохраняющих от попадания содержимого пузыря, возможного источника вторичного эхинококкоза, в брюшную полость и на раневую поверхность.
Нагноившийся эхинококк удаляют обычно двухмоментно, однако при вялой бестемпературной инфекции допускается и одномоментный метод, причем рану ведут открыто. Попытки зашивания операционной раны при нагноившемся эхинококке наглухо, вследствие слабой вирулентности инфекции, также нередко увенчивались успехом.
К передним и нижним кистам идут путем лапаротомии, к верхним — через грудную стенку, трансплеврально. Фиброзная капсула часто содержит довольно крупные кровеносные и желчные сосуды. В связи с этим в послеоперационном периоде нередко наблюдается желчеистечение, а иногда и кровотечение из раны.
Удаление паразита с фиброзной капсулой. При этом способе стремятся удалить эхинококковую кисту, не нарушая ее целости, чтобы полностью избегнуть попадания зародышей эхинококка в брюшную полость и рану.
Обоснованием служит возможность не только эндогенного (в полость пузыря), но и экзогенного (в промежуток между хитиновой оболочкой и фиброзной капсулой) роста зародышей. К сожалению, отделение сколько-нибудь значительной фиброзной капсулы от ткани печени сопровождается обильным, иногда смертельным кровотечением, да и экзогенное размножение эхинококка у человека встречается редко.
Поэтому этот метод применяют лишь при небольших или сидящих на ножке кистах, отчасти при обызвествленных стенках кисты. Смертность после операции по поводу эхинококкоза печени около 7%, а по данным некоторых авторов, даже выше.
Альвеолярный эхинококкоз печени
Альвеолярный эхинококк (echinococcus alveolaris) в отличие от пузырного представляет скопление множества мелких эхинококковых кист, расположенных не в полости материнской оболочки, обильно наполненной жидкостью, а непосредственно среди плотной фиброзной ткани, сильно ею сдавленных и потому потерявших правильную круглую форму. Кисты содержат серо-желтую студенистую массу, крючья эхинококка и головки.
Процесс медленно, но неуклонно захватывает печень, местами минуя здоровую ткань и образуя как бы метастазы. Альвеолярный эхинококкоз встречается значительно реже обычного, чаще в среднем возрасте. Альвеолярный эхинококк представляет, повидимому, особую разновидность паразита.
Клинически альвеолярный эхинококк представляет исходящую из печени плотную, неправильной формы, разлитую, бугристую, безболезненную, медленно увеличивающуюся опухоль. Болезнь сопровождается истощением, часто желтухой, иногда асцитом. Предсказание плохое.
Диагноз затрудняется клиническим сходством заболевания с раком, гипертрофическим циррозом и гуммой печени. Реакция Каццони получается только с альвеолярным антигеном, но не с жидкостью пузырного эхинококка. Эозинофилия нередко повышена.
Лечение состоит в клиновидном иссечении пораженного участка печени, что очень редко осуществимо, так как возможно лишь в самом раннем периоде болезни, когда болезнь обнаруживается только случайно.